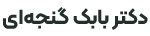آسیب رباط صلیبی قدامی (ACL): آیا نیاز به جراحی دارد؟
- بابک گنجهای
- مطالب پزشکی

مقاله زیر اطلاعات عمیقی در مورد درمان آسیبهای رباط صلیبی قدامی (ACL) ارائه میدهد. اطلاعات ارائهشده در ادامه شامل گزینههای درمانی برای آسیبهای ACL، توضیحی درباره تکنیکهای جراحی ACL، توانبخشی، عوارض احتمالی و نتایج است. این اطلاعات به بیمار کمک میکند تا بهترین تصمیم ممکن را در مورد مدیریت آسیب ACL بگیرد.
توضیحات
رباط صلیبی قدامی (ACL) یکی از رایجترین رباطهای آسیبدیده در زانو است. حدود نیمی از آسیبهای ACL همراه با آسیب به منیسک، غضروف مفصلی یا سایر رباطها رخ میدهد. آسیبهای رباطی به عنوان رگبهرگشدگی در نظر گرفته میشوند و بر اساس شدت درجهبندی میشوند.
رگبهرگشدگی درجه ۱: در این حالت، رباط بهطور خفیف آسیب دیده و کمی کشیده شده است، اما هنوز میتواند به ثبات مفصل زانو کمک کند.
رگبهرگشدگی درجه ۲: در این حالت، رباط به حدی کشیده شده که شل میشود. این حالت اغلب به عنوان پارگی جزئی رباط شناخته میشود.
رگبهرگشدگی درجه ۳: این نوع رگبهرگشدگی معمولاً به عنوان پارگی کامل رباط شناخته میشود. رباط به دو نیم شده یا مستقیماً از استخوان جدا شده است و مفصل زانو ناپایدار است.
پارگیهای جزئی رباط صلیبی قدامی نادر هستند؛ بیشتر آسیبهای ACL شامل پارگیهای کامل یا نزدیک به کامل هستند.
روند طبیعی آسیب ACL بدون جراحی
روند طبیعی آسیب ACL بدون جراحی از بیمار به بیمار متفاوت است و به سطح فعالیت بیمار، میزان آسیب و علائم ناپایداری بستگی دارد.
پارگیهای جزئی ACL
پیشآگهی برای پارگیهای جزئی ACL اغلب خوب است و دوره بهبودی و توانبخشی معمولاً حداقل ۳ ماه طول میکشد. با این حال، برخی از بیماران با پارگیهای جزئی ACL ممکن است همچنان علائم ناپایداری داشته باشند. پیگیری بالینی دقیق و یک دوره کامل فیزیوتراپی به شناسایی بیمارانی که به دلیل پارگیهای جزئی ACL زانوهای ناپایدار دارند کمک میکند.
پارگیهای کامل ACL
پارگیهای کامل ACL بدون جراحی نتایج کمتری دارند. پس از پارگی کامل ACL، برخی از بیماران قادر به شرکت در ورزشهایی که نیاز به چرخش یا تغییر جهت ناگهانی دارند نیستند، در حالی که برخی دیگر حتی در فعالیتهای عادی مانند راه رفتن نیز ناپایداری را تجربه میکنند. البته افراد نادری هم هستند که میتوانند بدون هیچ علامتی از ناپایداری در ورزشها شرکت کنند. این تغییرات به شدت آسیب اولیه زانو و همچنین نیازهای فیزیکی بیمار بستگی دارد.
حدود نیمی از آسیبهای ACL همراه با آسیب به منیسک، غضروف مفصلی (غضروف صاف که انتهای استخوانها را میپوشاند) یا سایر رباطها رخ میدهد.
آسیبهای ثانویه ممکن است در بیمارانی که به دلیل آسیب ACL دچار دورههای مکرر ناپایداری میشوند، رخ دهد. با ناپایداری مزمن، اکثر بیماران پس از ۱۰ سال یا بیشتر از آسیب اولیه، دچار آسیب منیسک میشوند. به طور مشابه، آسیبهای غضروف مفصلی در بیمارانی که ۱۰ سال از کمبود ACL آنها میگذرد شایعتر است.
درمان غیرجراحی
فیزیوتراپی پیشرونده و توانبخشی میتواند زانو را به شرایط نزدیک به قبل از آسیب بازگرداند و به بیمار آموزش دهد که چگونه از ناپایداری جلوگیری کند. پزشک ممکن است استفاده از بریس زانو را نیز برای حمایت بیشتر توصیه کند. با این حال، بسیاری از افرادی که جراحی را انتخاب نمیکنند، به دلیل ناپایداری مفصل، دچار آسیب به بخش دیگری از زانو میشوند.
درمان جراحی معمولاً برای آسیبهای ترکیبی (پارگیهای ACL که همراه با سایر آسیبها در زانو رخ میدهند) توصیه میشود. با این حال، تصمیم به عدم انجام جراحی برای برخی بیماران منطقی است.
مدیریت غیرجراحی پارگیهای منفرد ACL ممکن است موفقیتآمیز باشد یا در موارد زیر توصیه شود:
برای بیماران با پارگیهای جزئی و بدون علائم ناپایداری
برای بیماران با پارگیهای کامل که در ورزشهای با فشار کم علائم ناپایداری زانو را تجربه نمیکنند و مایل به کنار گذاشتن ورزشهای با فشار بالا هستند
برای بیمارانی که کارهای دستی سبک انجام میدهند یا سبک زندگی کمتحرکی دارند
شواهد فزایندهای وجود دارد که کودکان با پارگیهای ACL در معرض خطر بالای آسیبهای آینده به منیسک یا غضروف با مدیریت غیرجراحی هستند. اگر کودک یا نوجوان شما صفحات رشد باز و پارگی ACL دارد، در مورد خطرات و مزایای جراحی با جراح صحبت کنید، زیرا میتوان با برخی تکنیکهای جراحی از صفحات رشد اجتناب کرد.
درمان جراحی
پارگیهای ACL معمولاً با بخیه ترمیم نمیشوند، زیرا ACL ترمیمشده معمولاً با گذشت زمان شکست میخورد.
مطالعات اخیر بر روی ترمیم برخی انواع پارگیهای ACL (معمولاً جداشدگی رباط از محل اتصال به استخوان ران) با تکنیکهای مختلف و استفاده بالقوه از مواد بیولوژیک برای تسریع بهبودی متمرکز شدهاند؛ با این حال، مطالعات بلندمدت هنوز استفاده گسترده از این روشها را تأیید نکردهاند.
بنابراین، ACL پارهشده معمولاً با یک گرافت جایگزین میشود که از تاندون ساخته شده است، از جمله:
گرافت خودی از تاندون کشکک، همسترینگ یا چهارسر ران (گرافتهای خودی از خود بیمار گرفته میشوند)
گرافت اهدایی از تاندون کشکک، تاندون آشیل، تاندون نازکنئی، تاندون نازکنئی یا تاندون تیبیال خلفی (گرافتهای اهدایی از اهداکننده بافت گرفته میشوند)
چه کسانی باید جراحی بازسازی ACL را در نظر بگیرند؟
بیماران بزرگسال فعال که در ورزشها یا مشاغلی شرکت میکنند که نیاز به چرخش، تغییر جهت یا حرکات ناگهانی دارند یا کارهای دستی سنگین انجام میدهند، تشویق میشوند که درمان جراحی را در نظر بگیرند. این شامل بیماران مسنتری است که قبلاً از جراحی ACL مستثنی شدهاند. سطح فعالیت، نه سن، باید تعیینکننده این باشد که آیا جراحی باید در نظر گرفته شود.
در کودکان یا نوجوانان با پارگی ACL، جراحی زودهنگام بازسازی ACL ممکن است خطر آسیب به صفحات رشد و مشکلات رشد استخوانی را ایجاد کند. با این حال، مطالعات اخیر از جراحی زودهنگام ACL حمایت میکنند، زیرا تأخیر در درمان میتواند منجر به نرخ بالاتری از آسیبهای آینده به منیسک یا غضروف شود.
بیمارانی که پارگی ACL همراه با ناپایداری عملکردی قابل توجه دارند، در معرض خطر بالای آسیب به سایر بخشهای زانو هستند و بنابراین باید جراحی بازسازی ACL را در نظر بگیرند.
معمول است که آسیبهای ACL همراه با آسیب به منیسک، غضروف مفصلی، رباطهای جانبی، کپسول مفصلی یا ترکیبی از این موارد دیده شود. “تریاد ناخوشایند” که اغلب در بازیکنان فوتبال و اسکیبازان دیده میشود، شامل آسیب به ACL، رباط جانبی داخلی (MCL) و منیسک داخلی است. در موارد آسیبهای ترکیبی، درمان جراحی ممکن است ضروری باشد و معمولاً نتایج بهتری دارد. تا نیمی از پارگیهای منیسک ممکن است قابل ترمیم باشند و اگر ترمیم همزمان با بازسازی ACL انجام شود، بهبود بهتری حاصل میشود.

گزینههای جراحی
گرافت خودی از تاندون کشکک
گرافت خودی از تاندون کشکک شامل یک سوم میانی تاندون کشکک بیمار به همراه یک قطعه استخوان از ساق پا و کشکک است. این گرافت توسط برخی جراحان به عنوان “استاندارد طلایی” برای بازسازی ACL در نظر گرفته میشود و اغلب برای ورزشکاران با فشار بالا و بیمارانی که مشاغل آنها نیاز به زانو زدن زیاد ندارد توصیه میشود.
در مطالعاتی که نتایج بازسازی ACL با گرافت تاندون کشکک و همسترینگ را مقایسه کردهاند، نرخ شکست گرافت در گروه تاندون کشکک کمتر بود. علاوه بر این، بیشتر مطالعات نشان میدهند که نتایج آزمونهای پس از عمل برای شلی زانو در این گرافت برابر یا بهتر از سایر گرافتها است.
معایب احتمالی گرافت تاندون کشکک:
درد پس از عمل در پشت کشکک
درد هنگام زانو زدن
افزایش جزئی خطر سفتی پس از عمل
خطر جزئی شکستگی کشکک
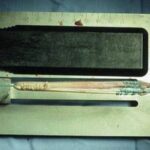
گرافت خودی از تاندون همسترینگ
گرافت خودی از تاندون همسترینگ از تاندون نازکنئی همسترینگ در قسمت داخلی زانو استفاده میکند. برخی جراحان از تاندون دیگری به نام گراسیلیس نیز استفاده میکنند که در همان ناحیه زیر زانو قرار دارد. این کار یک گرافت تاندون دو یا چهار رشتهای ایجاد میکند.
مزایای گرافت همسترینگ:
درد کمتر در جلوی زانو پس از عمل
سفتی کمتر پس از عمل
برش کوچکتر
بهبودی سریعتر
معایب احتمالی گرافت همسترینگ:
عملکرد پس از عمل ممکن است محدودتر از گرافت تاندون کشکک باشد.
گرافتها ممکن است کمی بیشتر در معرض کشش قرار بگیرند که میتواند منجر به افزایش شلی زانو شود.
بیمار ممکن است پس از عمل کاهش قدرت همسترینگ را تجربه کند.
گرافت خودی از تاندون چهارسر ران
گرافت خودی از تاندون چهارسر ران اغلب برای بازسازی اولیه و همچنین جراحیهای بازسازی مجدد استفاده میشود. جراح از یک سوم میانی تاندون چهارسر ران بیمار و یک قطعه استخوان از انتهای بالایی کشکک استفاده میکند که یک گرافت بزرگتر برای بیماران بلندقد و سنگینوزن ایجاد میکند.
معایب احتمالی این گرافت:
از آنجا که فقط یک طرف گرافت دارای قطعه استخوان است، ثبات آن به اندازه گرافت تاندون کشکک نیست و ممکن است شلی ایجاد شود.
ارتباط بالایی با درد جلوی زانو پس از عمل و خطر جزئی شکستگی کشکک وجود دارد.
بیماران ممکن است برش را از نظر زیبایی نپسندند
گرافتهای اهدایی
گرافتهای گرفتهشده از اهداکنندگان انسانی گزینهای ایمن و مؤثر برای برخی بیماران هستند. گرافتهای اهدایی همچنین برای بیمارانی که قبلاً جراحی بازسازی ACL ناموفق داشتهاند و در جراحیهایی که نیاز به ترمیم یا بازسازی بیش از یک رباط زانو دارند استفاده میشوند.
مزایای استفاده از بافت اهدایی:
حذف درد ناشی از گرفتن گرافت از بیمار
کاهش زمان جراحی
برشهای کوچکتر
با تکنیکهای مدرن استریلیزاسیون، خطر انتقال هر نوع بیماری از اهداکننده به گیرنده بسیار کم است.
معایب احتمالی گرافتهای اهدایی:
نرخ شکست بالاتر در بیماران جوان و فعال که به ورزشهای با فشار بالا بازمیگردند.
ممکن است به دلیل بازگشت زودهنگام به ورزش قبل از بهبودی کامل گرافت باشد.
روش جراحی
قبل از هر درمان جراحی، بیمار اغلب به فیزیوتراپی ارجاع داده میشود. بیمارانی که در زمان جراحی ACL زانوی سفت و متورم دارند و دامنه حرکتی کامل ندارند، ممکن است پس از عمل مشکلات قابل توجهی در بازگشت به حرکت داشته باشند. ممکن است چند هفته پس از زمان آسیب طول بکشد تا تورم و سفتی به اندازهای کاهش یابد که بتوان جراحی را انجام داد.
جراحی معمولاً با معاینه زانوی بیمار در حالی که بیمار آرام است (پس از بیهوشی) آغاز میشود. این معاینه نهایی برای تأیید پارگی ACL و بررسی شلی سایر رباطهای زانو که ممکن است نیاز به ترمیم در حین جراحی یا پس از آن داشته باشند، استفاده میشود.
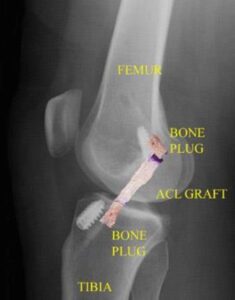
پس از آمادهسازی گرافت، جراح برشهای کوچکی (۱ سانتیمتر) به نام پورتال در جلوی زانو ایجاد میکند و آرتروسکوپ و ابزارها را وارد میکند. سپس جراح وضعیت زانو را بررسی میکند، آسیبهای منیسک و غضروف را ترمیم یا برش میزند و باقیمانده ACL پارهشده را خارج میکند.
در رایجترین تکنیک بازسازی ACL، جراح تونلهای استخوانی را در استخوان ساق پا (تیبیا) و استخوان ران (فمور) ایجاد میکند تا گرافت ACL را در موقعیتی تا حد امکان آناتومیک قرار دهد. پس از قرارگیری گرافت در زانو، آن را تحت کشش نگه میدارند و با پیچ، دکمه یا سایر ابزارها ثابت میکنند. این ابزارها معمولاً پس از جراحی خارج نمیشوند.
مدیریت درد پس از جراحی
پس از جراحی، بیمار مقداری درد را تجربه خواهد کرد که بخش طبیعی فرآیند بهبودی است. پزشک و پرستاران برای کاهش درد بیمار تلاش خواهند کرد.
داروهای مختلفی برای تسکین درد کوتاهمدت پس از جراحی تجویز میشوند، از جمله opioids، داروهای ضدالتهاب غیراستروئیدی (NSAIDs) و بیحسیهای موضعی. پزشک ممکن است ترکیبی از این داروها را برای بهبود تسکین درد و کاهش نیاز به opioids استفاده کند.
با این حال، باید توجه داشت که opioids اگرچه درد را تسکین میدهند، اما مواد مخدر هستند و میتوانند اعتیادآور باشند. وابستگی به opioids و مصرف بیش از حد آنها به یک مشکل جدی بهداشت عمومی در ایالات متحده تبدیل شده است. مهم است که opioids فقط طبق دستور پزشک استفاده شوند و به محض بهبود درد، مصرف آنها قطع شود.
توانبخشی
فیزیوتراپی بخش مهمی از موفقیت جراحی ACL است و تمرینات بلافاصله پس از جراحی آغاز میشوند. موفقیت جراحی بازسازی ACL تا حد زیادی به تعهد بیمار به فیزیوتراپی شدید بستگی دارد.
برنامه توانبخشی پس از جراحی:
در ۷ تا ۱۰ روز اول پس از جراحی، زخم تمیز و خشک نگه داشته میشود و تأکید بر بازگشت توانایی صاف کردن کامل زانو و کنترل عضلات چهارسر ران است.
زانو به طور منظم یخگذاری میشود تا تورم و درد کاهش یابد.
جراح ممکن است استفاده از بریس پس از عمل و دستگاه حرکتدهنده زانو را تجویز کند، اگرچه این دستگاه تأثیر قابل توجهی در بهبود نتایج بیمار نداشته است.
اهداف توانبخشی:
کاهش تورم زانو
حفظ تحرک کشکک برای جلوگیری از درد یا سفتی جلوی زانو
بازگشت دامنه حرکتی کامل زانو
تقویت عضلات چهارسر ران و همسترینگ
بیماران معمولاً پس از ۶ تا ۱۲ ماه میتوانند به فعالیتهای ورزشی کامل بازگردند، بسته به پیشرفت، قدرت و مکانیک بدن بیمار.
عوارض احتمالی جراحی
عفونت: خطر عفونت پس از جراحی آرتروسکوپی ACL بسیار کم است.
انتقال ویروس: گرافتهای اهدایی با خطر انتقال ویروسهایی مانند HIV و هپاتیت C همراه هستند، اگرچه این خطر بسیار کم است.
خونریزی یا بیحسی: خطرات نادر شامل خونریزی از آسیب حاد به شریان پوپلیتئال و ضعف یا فلج پا است.
لخته خون: لخته خون در رگهای ساق پا یا ران یک عارضه بالقوه تهدیدکننده زندگی است.
ناپایداری: ناپایداری مزمن به دلیل پارگی یا کشش رباط بازسازیشده یا تکنیک جراحی ضعیف ممکن است رخ دهد.
سفتی زانو: سفتی یا از دست دادن حرکت زانو پس از جراحی گزارش شده است.
شکستگی کشکک: در موارد نادر، شکستگی کشکک ممکن است رخ دهد.
نتیجهگیری
جراحی بازسازی ACL برای بسیاری از بیماران، به ویژه آنهایی که فعال هستند یا در ورزشهای با فشار بالا شرکت میکنند، گزینه مناسبی است. با این حال، تصمیمگیری در مورد جراحی باید بر اساس سطح فعالیت، سن و شرایط خاص بیمار انجام شود. فیزیوتراپی و توانبخشی پس از جراحی نقش کلیدی در موفقیت درمان دارند.
دکتر بابک گنجهای فوق تخصص تعویض مفصل در رشت
یکی از بهترین متخصصین جراح استخوان و مفاصل (ارتوپد) در رشت، دکتر بابک گنجهای، با تخصص در زمینه تعویض مفصل لگن و زانو و درمانهای پیشرفته ارتوپدی، خدمات جامعی را به بیماران ارائه میدهد. اگر به دنبال بهترین جراح لگن و زانو در رشت هستید، دکتر بابک گنجهای با تجربه و تخصص بالا، گزینهای ایدهآل برای درمانهای مرتبط با مفاصل و استخوانها است.